Psoriasi
Cos'è la Psoriasi?
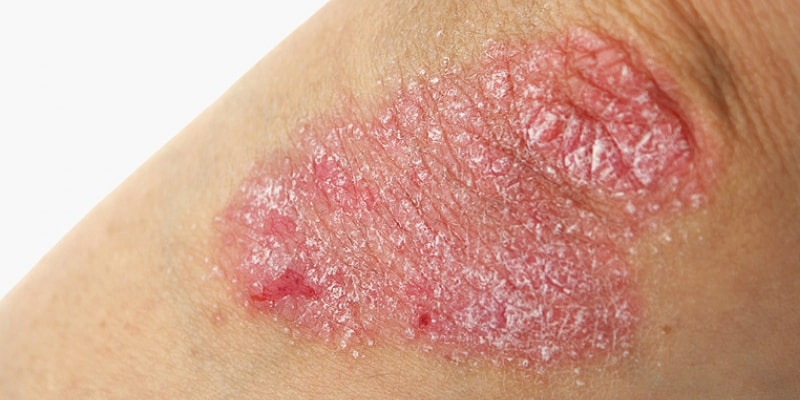 La psoriasi è un’infiammazione cronica e recidivante della pelle, non contagiosa e non infettiva. Il meccanismo alla base della psoriasi è immunologico con il coinvolgimento di cellule di Langherans e linfociti T che producono citochine proinfiammatorie con proliferazione di cheratinociti e una riproduzione accelerata delle cellule dell’epidermide. Il turn over cellulare passa da 28 a 4 giorni.
La psoriasi è un’infiammazione cronica e recidivante della pelle, non contagiosa e non infettiva. Il meccanismo alla base della psoriasi è immunologico con il coinvolgimento di cellule di Langherans e linfociti T che producono citochine proinfiammatorie con proliferazione di cheratinociti e una riproduzione accelerata delle cellule dell’epidermide. Il turn over cellulare passa da 28 a 4 giorni.
Il sintomo più evidente è la comparsa di macchie rosse che desquamano in diverse parti del corpo, in prevalenza su gomiti, gambe, braccia, ginocchia e cuoio capelluto, e che causano prurito. Un altro sintomo è il dolore: la pelle, essendo molto secca e infiammata, si lesiona facilmente. Il paziente affetto da psoriasi grave, però, può avere un interessamento di tutta la superficie cutanea: in questo caso si parla di eritrodermia.
La psoriasi si riscontra raramente nei bambini, e non ci sono differenze determinanti tra uomini e donne. Appare in particolare tra i 20 e i 30 anni (più aggressiva e solitamente associata ad altre patologie) e tra i 40 e i 50 anni.
Sebbene la diagnosi sia piuttosto semplice, la psoriasi può essere confusa con altre patologie della pelle, come eczema, dermatite seborroica e dermatite atopica.
Quali sono le cause della Psoriasi?
La psoriasi è una patologia a causa multifattoriale, alla quale concorrono:
- fattori genetici: la psoriasi è a predisposizione genetica familiare. I parenti di primo grado di soggetti con psoriasi hanno un rischio 10 volte superiore di sviluppare la malattia;
- fattori ambientali: psicogeni ed emotivi (lutti, incidenti), fisici (ferite, traumi, lesioni), farmaci (fans, betabloccanti, litio), infettivi (episodi febbrili, faringite streptococcica nei bambini).
La psoriasi è favorita da stili di vita come: fumo, alcool, obesità, stress, alimentazione scorretta. Le persone con elevato indice di Massa Corporea (Body Mass Index) hanno un maggior rischio di sviluppare la psoriasi.
Quali possono essere le complicanze della Psoriasi?
Il 30% dei pazienti che soffrono di psoriasi sono colpiti da artrite psoriasica, un interessamento infiammatorio delle articolazioni. È questa una complicanza che può colpire tutte le articolazioni (soprattutto quelle di mano e piede). Colpisce inizialmente le entesi, i fasci muscolari che si attaccano alle articolazioni.
Il tempo di latenza clinico tra l’insorgenza della psoriasi e quello dell’artrite psoriasica può essere molto variabile, talvolta oltre i 10 anni. Vi sono anche forme di artrite psoriasica che compaiono prima della comparsa delle macchie cutanee: in questo caso la diagnosi risulta più difficile e la patologia si definisce artrite psoriasica sine psoriasi.
Come si cura la psoriasi?
Ogni forma di psoriasi richiede una terapia diversa, poiché, la ricerca non ha ancora trovato un farmaco efficace e definitivo per eliminare la manifestazione, si deve procedere soggettivamente.
A seconda del caso e della gravità le terapie previste sono:
- Il trattamento topico generale che prevede l’uso di olii che servono a rendere morbida la cute per eliminare le squame, in seguito è previsto l’uso di unguenti, pomate e mousse a base di corticosteroidi, acido salicilico e vitamina D3.
- La fototerapia è utilizzata nei casi molto gravi, consiste nell’esposizione delle zone lese, a raggi UVB fluorescenti, essi hanno il potere di bloccare il gene che produce l’infiammazione, ma solo bloccare per un periodo variabile da soggetto a soggetto, in alcuni casi si osserva la scomparsa totale della patologia, ma come abbiamo detto, è utilizzata nelle forme severe perché si tratta della stessa terapia usata in casi di tumori.
- Il trattamento orale è associato a quello topico e consiste nell’assunzione di farmaci a base di ciclosporina-A, acitetrina, e isotretinoina.





